Главное в этой статье
- Что такое бронхиальная астма
- Как часто встречается бронхиальная астма
- Что происходит в организме при приступе бронхиальной астмы
- Причины возникновения бронхиальной астмы
- Симптомы бронхиальной астмы
- Формы бронхиальной астмы
- Диагностика бронхиальной астмы
- Какой врач лечит бронхиальную астму
- Лечение бронхиальной астмы
- Профилактика приступов
- Ошибки, которые ухудшают течение болезни
- Вопросы и ответы о бронхиальной астме
- Таблица терминов
- К началу статьи
Статьи на эту же тему
- Бронхиальная астма: что это за болезнь и как с ней жить
- Одышка
- Причины одышки
- Нехватка воздуха
- Учащенное дыхание
- Одышка при нагрузке
- Одышка в покое
- Пневмония
- ХОБЛ и хронический бронхит
- Бронхи
- Газообмен в легких
Бронхиальная астма — это хроническое заболевание, результатом которого есть потеря возможности спокойно и свободно дышать.
Краткая информация о бронхиальной астме находится в другой стате.
Конечно, это звучит весьма пугающе, но, на самом деле, с бронхиальной астмой можно и нужно научиться жить полноценно. Эта болезнь — не приговор, и с правильным подходом можно контролировать ее симптомы и вести активную жизнь.
Давайте разберемся, что это за недуг, как он проявляется, что нужно делать при приступах и как правильно лечиться.
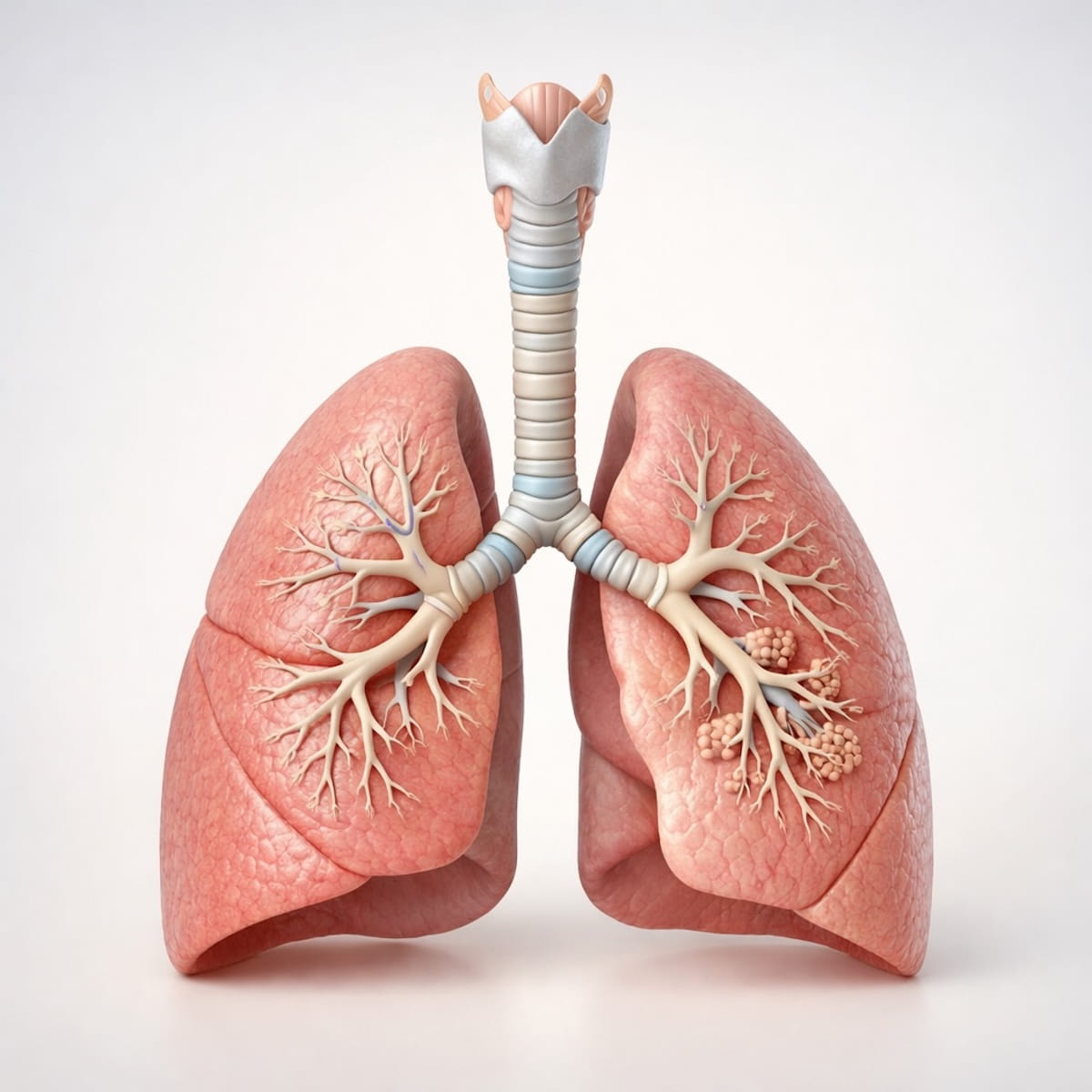
Что такое бронхиальная астма
Бронхиальная астма — это хроническое заболевание дыхательных путей, при котором происходит периодический спазм бронхов со значительным сужением их просвета.
Бронхи - это воздухоносные трубки, по которым воздух попадает из трахеи в легкие.
Последовательность передвижения воздуха из внешней среды в легкие следующая: нос или рот - гортань - трахея - два бронха (левый - в левое легкое и правый - в правое легкое). Далее два крупных бронха, проникнув в легкое, разветвляются на большое количество более мелких бронхов, вплоть до альвеол. Эта система разнокалиберных бронхов называется еще бронхиальным деревом.
Бронхиальная астма - это хроническое заболевание, для которого характерно наличие периодов затишья и периодов обострения, как для любого другого хронического заболевания.
Период обострения бронхиальной астмы - это приступы удушья - характерный признак этой болезни.
Конечно, спазм и сужение просвета бронхов приводит к затруднению дыхания, приступам удушья, кашлю и свистящим хрипам при дыхании. При этом более затруднен именно выдох.
Обычно приступы происходят ночью или рано утром, но могут случаться и в любое другое время.
Бронхиальная астма возникает тогда, когда организм чрезмерно реагирует на различные раздражители (аллергены, загрязнители воздуха, вещества, которые образуются в результате воспаления). Именно эта сверхчувствительность и приводит к приступам спазма.
Как часто встречается бронхиальная астма
По данным Всемирной организации здравоохранения, астма затрагивает около 300 миллионов человек в мире, и эта цифра продолжает расти. В России бронхиальная астма встречается у 5-7% населения, и, к сожалению, цифры эти тоже имеют тенденцию к увеличению. Заболевание может проявиться в любом возрасте, но чаще всего оно развивается у детей и молодых людей.
Что происходит в организме при приступе бронхиальной астмы
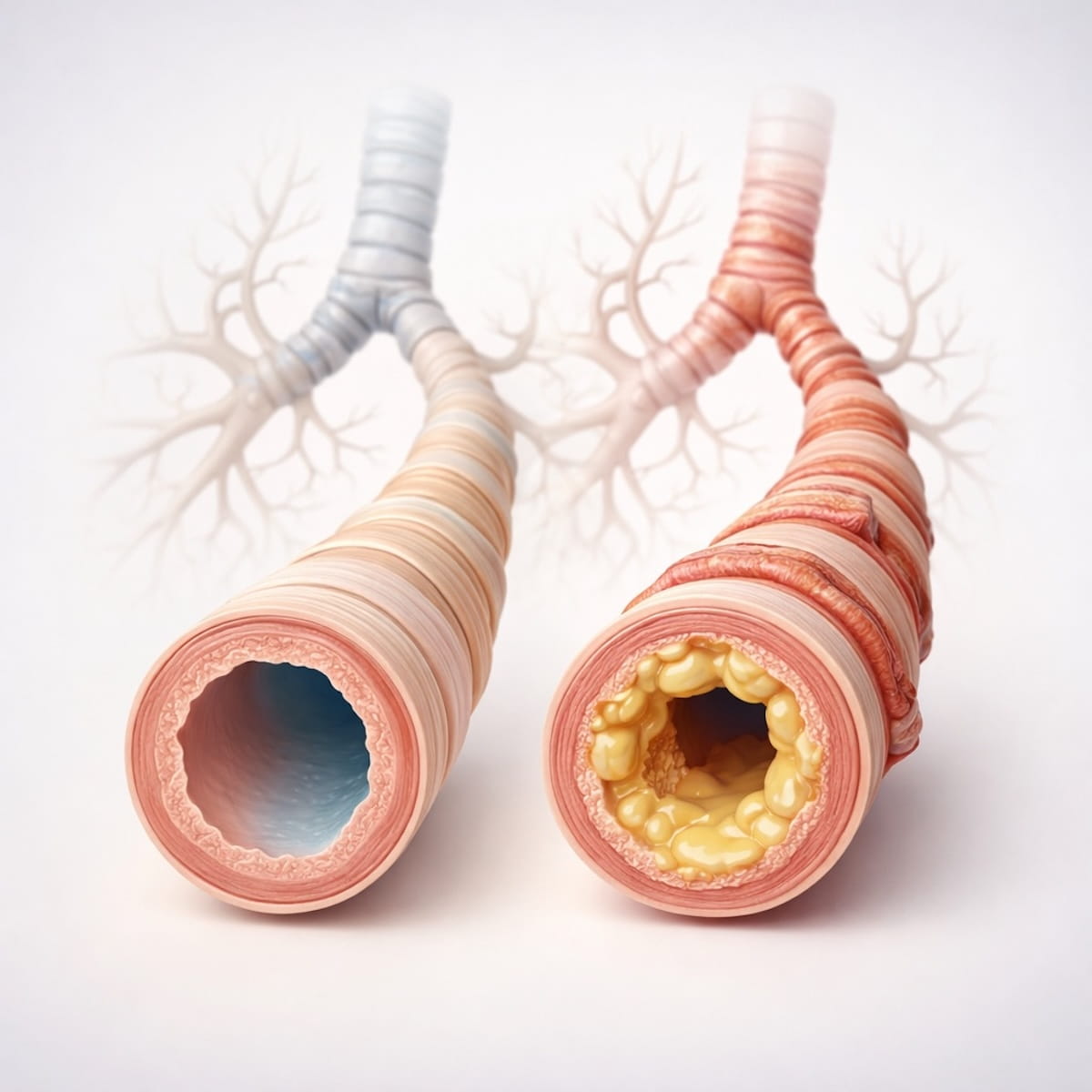
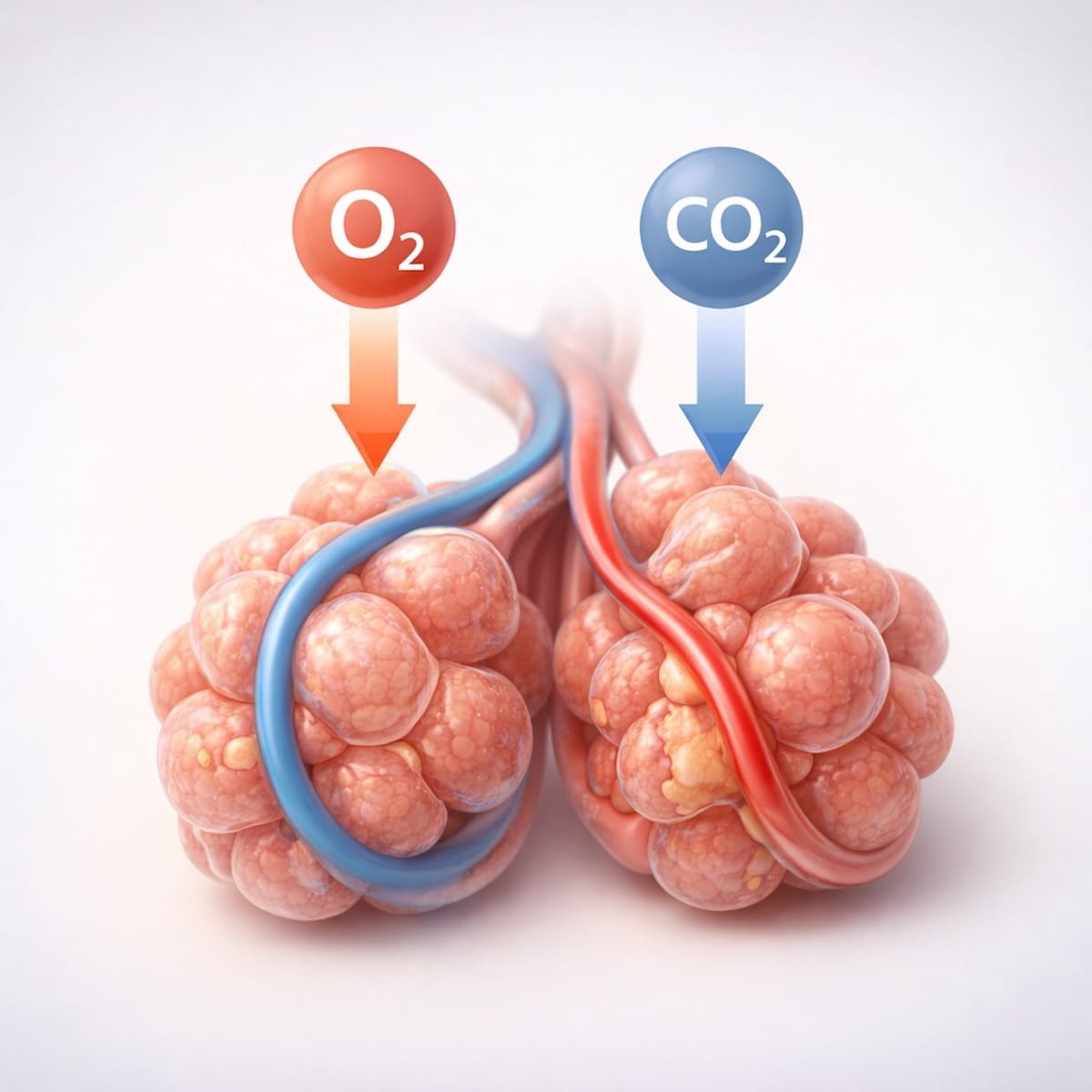
При приступе бронхиальной астмы бронхи сужаются из-за спазма гладкой мускулатуры бронхов. Это приводит к резкому уменьшению просвета бронхов. В результате воздух не может свободно поступать в легкие и выходить из них. Происходит нарушение газообмена в легких. Человек дышит тяжело, с усилием выталкивая воздух из своих легких.
Сужение бронхов и накопление слизи нарушают поступление воздуха в альвеолы. В результате страдает газообмен — кислород хуже поступает в кровь.
Приступ удушья сопровождается кашлем, свистящими звуками при дыхании.
Кроме мышечного спазма, в бронхах отмечается отек слизистой оболочки и образование большого количества густой, вязкой слизи. Слизь скапливается в бронхах, она вязкая, поэтому плохо откашливается. Это еще больше уменьшает просвет бронхов и ухудшает проходимость дыхательных путей.
Причины возникновения бронхиальной астмы
Причина развития бронхиальной астмы – это сверхчувствительность или аллергия на какие-то вещества.
Стать причиной развития этой болезни могут самые разные вещества: пыль, грязный воздух, медикаменты, продукты воспаления слизистой оболочки бронхов, пыльца растений и прочее.
Кроме того, есть целый ряд факторов, которые способствуют развитию этого заболевания:
- Генетическая предрасположенность. Если у ваших родителей или близких родственников есть бронхиальная астма, вероятность того, что вы тоже можете столкнуться с этим заболеванием, повышается.
- Аллергия. Если человек страдает разными формами аллергии, вероятность развития бронхиальной астмы у него повышается.
- Загрязнение воздуха. Частое, а, тем боле, постоянное вдыхание загрязненного воздуха, содержащего химические вещества и микрочастицы, значительно повышает риск заболевания этим недугом.
- Инфекционные заболевания. Частые респираторные инфекции, особенно в детском возрасте, способствуют развитию бронхиальной астмы.
- Курение. Курение, как активное, так и пассивное, существенно увеличивает риск развития бронхиальной астмы, так как табачный дым раздражает дыхательные пути и снижает их защитные функции.
Симптомы бронхиальной астмы
Бронхиальная астма проявляется приступами затрудненного дыхания, возникающими из-за сужения бронхов, их воспаления и спазма.
Симптомы могут быть постоянными или появляться периодически — под воздействием аллергенов, нагрузок, холодного воздуха, инфекций.
Основные симптомы
- Одышка — ощущение нехватки воздуха, трудность выдоха.
- Свистящие хрипы — свист или жужжание при дыхании, особенно на выдохе.
- Приступы кашля, чаще ночью или рано утром.
- Тяжесть или давление в груди — ощущение стянутости.
- Длительный сухой кашель после ОРВИ или физических нагрузок.
- Учащенное дыхание
Читайте статью: "Одышка при бронхиальной астме".
Дополнительные симптомы
- Быстрая утомляемость при обычной активности.
- Длительное восстановление после простуды.
- Ночные пробуждения из-за кашля или затрудненного дыхания.
- Усиление симптомов при вдыхании холодного воздуха.
Сигналы ухудшения течения астмы
- Повышенная потребность в быстродействующих ингаляторах.
- Симптомы появляются чаще 2 раз в неделю.
- Ночные приступы чаще 1 раза в месяц.
- ПСВ (пиковая скорость выдоха) падает ниже 80% от нормы.
Провоцирующие факторы:
- аллергены (пыльца, шерсть животных, плесень, бытовая пыль)
- резкие запахи, холодный воздух
- инфекции дыхательных путей
- физическая нагрузка
- стресс
Формы бронхиальной астмы
Выделяют две основные формы бронхиальной астмы.
- Аллергическая астма — развивается в ответ на аллергены, такие как пыльца, шерсть животных, плесень, пыль и др. Обычно начинается в детском возрасте.
- Неаллергическая астма — возникает на фоне частых вирусных или бактериальных инфекций, загрязнения воздуха или курения.
Кроме того, астма может быть классифицирована по степени тяжести:
- Интермиттирующая — приступы короткие, случаются не чаще 1 раза в неделю, ночью — не более двух раз в месяц.
- Легкая персистирующая — симптомы бывают чаще, чем 1 раз в неделю, но не ежедневно.
- Персистирующая средней тяжести — приступы происходят каждый день, ночные приступы — больше чем 1 раза в неделю.
- Тяжелая персистирующая — симптомы ежедневные, частые обострения и ночные приступы, ограничение физической активности.
Диагностика бронхиальной астмы
Диагностика бронхиальной астмы начинается с подробного опроса пациента.
Врач уточняет жалобы, частоту приступов, наличие одышки, кашля, хрипов, а также провоцирующие факторы — пыль, физическая нагрузка, простуды, контакт с аллергенами.
Важную роль играет семейный анамнез: наследственная предрасположенность значительно повышает риск развития заболевания.
Основным инструментом диагностики является спирометрия.
Это простой и безопасный тест, который показывает, насколько хорошо работают дыхательные пути.
Пациента просят сделать глубокий вдох и резко выдохнуть в специальный аппарат. По показателю ОФВ1 и его приросту после ингаляции бронхолитика врач оценивает степень обратимости обструкции — главного признака астмы.
Для уточнения диагноза часто применяется пикфлоуметрия.
Это метод контроля пиковой скорости выдоха, который позволяет выявлять колебания проходимости бронхов в течение дня.
Пациент может проводить измерения дома, что помогает увидеть скрытую вариабельность дыхания и оценить реакцию на лечение.
Дополнительные методы обследования включают аллергологические тесты.
Кожные пробы или анализ крови на специфические IgE помогают установить, какие аллергены участвуют в формировании симптомов.
Это важно для подбора индивидуальной тактики лечения и профилактики обострений.
Иногда для подтверждения астмы требуется провокационный тест.
Пациент вдыхает минимальные дозы метахолина или физраствора при нагрузке, и врач оценивает реакцию бронхов.
Такой тест используется, когда обычные методы не дают четкого ответа, но выполнять его можно только в условиях медицинского учреждения.
Даже при первом появлении одышки требуется обращение к врачу и обследование. Подробно об обследовании при появлении одышки читайте в отдельной статье.
Какой врач лечит бронхиальную астму
Если вы заметили симптомы астмы, первым делом нужно обратиться к терапевту. Этот врач проведет первичное обследование, выслушает жалобы и направит вас к пульмонологу — специалисту по заболеваниям легких.
Иногда для уточнения диагноза может понадобиться консультация аллерголога, если причина астмы в аллергической реакции.
Бронхиальная астма - это хроническое заболевание поэтому после установления этого диагноза пациенты даблюдаются у пульмонолога или, если пульмонолога нет, у терапевта постоянно. Но иногда может возникнуть потребность в срочном, не плановом, обращении к врачу.
Когда нужно срочно обращаться к врачу:
- если приступы участились или стали тяжелее
- если пикфлоуметрические значения резко упали
- если ингалятор короткого действия действует хуже обычного
- если появились выраженные затруднения дыхания, невозможность говорить фразами
Лечение бронхиальной астмы
Современное лечение направлено на контроль воспаления в бронхах и предотвращение приступов. Основной принцип — регулярная терапия, а не лечение только во время обострений.
Базисная терапия бронхиальной астмы
Базисная (контролирующая) терапия — это ежедневное лечение, которое снижает воспаление в бронхах и предупреждает приступы.
Основные препараты базисной терапии:
- Ингаляционные глюкокортикостероиды (ИГКС) – основа лечения; уменьшают воспаление в дыхательных путях.
- Комбинированные препараты ИГКС + β₂-агонисты длительного действия (ДДБА) – применяются при более тяжелом течении; обеспечивают расширение бронхов и контроль воспаления.
- Антагонисты лейкотриеновых рецепторов – таблетки, применяемые у пациентов с аллергией или аспириновой астмой.
- Биологическая терапия – при тяжелой астме (омализумаб, меполизумаб и др.).
Задачи базисной терапии:
- уменьшение частоты приступов
- профилактика ночных симптомов
- улучшение качества жизни
- предотвращение ремоделирования бронхов
Принципы базисного лечения
- Препараты принимают каждый день, даже если нет симптомов.
- Доза подбирается индивидуально.
- Эффект нарастает постепенно — через 1–3 недели.
- Важно контролировать технику ингаляции.
Важно:
Базисная терапия не отменяется даже при хорошем самочувствии — иначе воспаление вернется.
Купирование приступов бронхиальной астмы
Купирование — это быстрое устранение спазма и облегчение дыхания.
Препараты для снятия приступа:
- Быстродействующие β₂-агонисты (БДБА) – альбутерол/сальбутамол, фенотерол.
- Ингаляционные комбинации формотерол + ИГКС (SMART-терапия) – современная схема, разрешенная для снятия приступов и контроля
- Антихолинергические препараты короткого действия – ипратропий (в тяжелых приступах)
- Системные глюкокортикостероиды – при выраженных обострениях (по назначению врача)
Алгоритм действий пациента:
- 1–2 вдоха ингалятора быстрого действия.
- Если нет улучшения — повторить через 5–10 минут.
- Оценить ПСВ (пикфлоуметрия).
- При низких значениях, усилении симптомов — вызвать скорую помощь.
Пикфлоуметрия при бронхиальной астме
Пикфлоуметрия помогает контролировать болезнь, предотвращать приступы и оценивать эффективность лечения.
Что измеряет:
Пик expiratory flow (ПСВ) — максимальную скорость выдоха.
Зачем нужна:
- раннее выявление ухудшения дыхания
- контроль эффективности терапии
- понимание, когда увеличивать дозу или обращаться к врачу
- разделение состояния на «зеленую», «желтую» и «красную» зоны
Зоны ПСВ:
| Зона | Значение | Что означает |
|---|---|---|
| Зеленая (80–100%) | Контроль хороший | Продолжать терапию |
| Желтая (50–80%) | Ухудшение | Коррекция лечения, консультация врача |
| Красная (меньше 50%) | Опасное состояние | Срочно вызывать врача |
Как часто проводить измерения:
- ежедневно утром и вечером
- при появлении симптомов
- после назначения новой схемы лечения
Как предотвратить обострения бронхиальной астмы
Профилактика — важная часть лечения. Она помогает снизить риск приступов и улучшает качество жизни.
Профилактические меры
- Ежедневно принимать базисные препараты.
- Контролировать триггеры: пыль, шерсть животных, плесень, резкие запахи, холодный воздух.
- Регулярная влажная уборка и проветривание.
- Использование очистителей воздуха в квартире.
- Увлажнение воздуха (40–60%).
- Отказ от курения и пассивного дыма.
- Ведение дневника симптомов или пикфлоуметрии.
- Вакцинация от гриппа и пневмококка.
- Осторожность с физнагрузками — использовать ингалятор заранее.
- Контроль веса и регулярная физическая активность.
Ошибки, которые ухудшают течение болезни
Наиболее частые ошибки
| Ошибка | Последствие |
|---|---|
| Использование только сальбутамола без базисной терапии | Это приводит к прогрессированию болезни |
| Прерывание лечения при улучшении | Воспаление остается, приступы возвращаются |
| Неправильная техника ингаляции | Лекарство не попадает в бронхи |
| Отказ от визитов к врачу | Астма требует регулярного контроля |
| Недооценка первых симптомов ухудшения | Падение ПСВ — ранний сигнал |
| Самостоятельная отмена или замена лекарств | Ухудшение состояния |
| Использование народных средств вместо доказательных методов | неэффективность лечения и ухудшение состояния |
| Продолжение контакта с аллергенами | частые обострения и усиление симптомов |
Типичные ситуации при бронхиальной астме
Бронхиальная астма может проявляться по-разному: от редких эпизодов одышки до выраженных приступов. Рассмотрим несколько типичных ситуаций, которые помогают лучше понять, как развивается заболевание и когда важно обратиться к врачу.
Кейс 1:
- Ситуация: Во время быстрой ходьбы или подъема по лестнице появляется одышка, свистящее дыхание и ощущение стеснения в груди.
- Что важно: Такие симптомы часто связаны с физической нагрузкой и могут быть проявлением бронхиальной астмы, особенно если они повторяются.
- Какой вывод: При повторяющихся эпизодах важно обратиться к врачу и пройти обследование, чтобы подтвердить диагноз и подобрать лечение.
Кейс 2:
- Ситуация: Ночью возникает кашель и ощущение нехватки воздуха, из-за чего приходится просыпаться.
- Что важно: Ночные симптомы — один из характерных признаков бронхиальной астмы и могут указывать на недостаточный контроль заболевания.
- Какой вывод: Если такие эпизоды повторяются, необходимо обсудить лечение с врачом и при необходимости скорректировать терапию.
Вопросы и ответы о бронхиальной астме
Какой режим питания подходит при астме?
Рекомендуется питаться сбалансированно: больше овощей, фруктов, рыбы, избегать жирной, жареной пищи и продуктов с добавлением консервантов. Полезны продукты, богатые омега-3 (рыба, орехи), а также антиоксиданты (ягоды, зелень).
Какие упражнения полезны при астме?
Полезны дыхательные упражнения, плавание, йога, прогулки на свежем воздухе. Эти виды активности помогают улучшить работу легких и развивают дыхательную систему.
Можно ли заниматься интенсивным спортом при астме?
Интенсивные тренировки могут спровоцировать приступы, поэтому важно выбирать физическую нагрузку с учетом состояния здоровья. При астме лучше выбирать упражнения средней интенсивности и использовать ингалятор до тренировки, если это рекомендовано врачом.
Как часто нужно делать ингаляции?
Частота ингаляций зависит от тяжести астмы и назначения врача. Обычно ингаляторы с бронхорасширяющим действием используют при приступах, а противовоспалительные — регулярно, 1-2 раза в день.
Как выбрать ингалятор для астматика?
Ингалятор должен быть подобран врачом в зависимости от типа астмы и симптомов. Для ежедневного использования чаще всего рекомендуются ингаляторы с кортикостероидами, для экстренных случаев — с бронхорасширяющим действием.
Можно ли путешествовать при астме?
Да, можно, но важно заранее подготовиться: возьмите с собой все необходимые лекарства, ингаляторы, документы и узнайте о возможных триггерах в регионе назначения. Лучше избегать высокогорья и мест с сильным загрязнением воздуха.
Как избежать обострения астмы в холодное время года?
В холодное время года важно носить защитную маску или шарф, чтобы согревать воздух перед тем, как его вдохнуть. Также следует избегать долгих прогулок на морозе, особенно в ветреную погоду.
Как защитить себя от аллергенов в доме?
Для уменьшения воздействия аллергенов в доме стоит регулярно проводить влажную уборку, использовать очищающие устройства для воздуха, закрывать окна в периоды цветения растений и избегать использования парфюмерии с резкими запахами.
Здесь еще больше ответов на вопросы.
Таблица терминов
Астматический триггер
любой фактор (запахи, холод, аллергены), вызывающий приступ или усиление симптомов
Бронхиальная гиперреактивность
повышенная чувствительность бронхов к внешним раздражителям
Астматический статус
длительный тяжелый приступ, не поддающийся обычным лекарствам, требующий неотложной помощи
Ремоделирование дыхательных путей
структурные изменения стенок бронхов при длительном течении астмы
Иммуноглобулин E (IgE)
антитело, участвующее в аллергических реакциях и типичное для аллергической астмы
Эозинофильное воспаление
тип воспаления дыхательных путей с повышением эозинофилов, характерный для астмы
Контролируемая астма
течение заболевания, при котором симптомы минимальны или отсутствуют
Персистирующая астма
форма астмы с регулярными симптомами, требующая постоянного лечения
Бронхоконстрикция
сужение дыхательных путей из-за спазма мышц бронхов
Пиковая скорость выдоха (ПСВ)
показатель, оценивающий силу выдоха с помощью пикфлоуметра для контроля астмы
Похожие заболевания дыхательной системы
Одышка может возникать не только при бронхиальной астме, но и при других заболеваниях дыхательной системы. Эти состояния могут иметь схожие симптомы, но требуют разного подхода к диагностике и лечению.
- Пневмония — воспаление легких, при котором нарушается газообмен и возникает одышка.
- Хронический бронхит и ХОБЛ — заболевания с длительным воспалением бронхов и постепенным ухудшением дыхания.
- Эмфизема легких — состояние, при котором разрушаются альвеолы и снижается эффективность дыхания.
О медицинской достоверности материала
Материал подготовлен в образовательных целях и основан на современных медицинских данных о бронхиальной астме, включая международные клинические рекомендации и научные публикации.
В статье используются проверенные источники, такие как Всемирная организация здравоохранения (WHO), MedlinePlus и другие авторитетные медицинские ресурсы. Информация не заменяет консультацию врача и не предназначена для самостоятельной диагностики или лечения.
Источники
В статье использованы данные международных и национальных медицинских организаций, а также клинические рекомендации по диагностике и лечению бронхиальной астмы. Эти источники помогают обеспечить актуальность и достоверность представленной информации.
-
World Health Organization (WHO)
Общая информация о бронхиальной астме, распространенности и подходах к контролю заболевания.
Asthma — WHO -
MedlinePlus (U.S. National Library of Medicine)
Подробное описание симптомов, причин и лечения бронхиальной астмы для пациентов.
Asthma — MedlinePlus -
Global Initiative for Asthma (GINA)
Международные рекомендации по диагностике и лечению бронхиальной астмы, включая базисную терапию и контроль симптомов.
Global Strategy for Asthma Management -
Centers for Disease Control and Prevention (CDC)
Информация о факторах риска, профилактике и контроле бронхиальной астмы.
Asthma — CDC -
Клинические рекомендации Минздрава РФ
Национальные рекомендации по диагностике и лечению бронхиальной астмы у взрослых и детей.
Клинические рекомендации — Минздрав РФ
Обновление: 2026-03-28
